بیماری موتور نورون + علائم و درمان آن

هنگام راه رفتن، گفتگو با دوستان یا جویدن غذا، نورون های حرکتی، پشت پرده این حرکات هستند. همانند دیگر بخشهای بدن، این نورون ها نیز میتوانند آسیب ببینند. بیماری ای ال اس، یکی از گونههای بیماری موتور نورون است و انواع کمتر شناخته شده دیگری نیز از آن وجود دارد.
بیماری موتور نورون سلولهای عصبی را درگیر میکند و موجب ایجاد علائمی مانند از دست دادن کنترل راه رفتن، حرف زدن، بلع و… میشود. برای تشخیص و کنترل انواع بیماری موتور نورون در شیراز به متخصص طب فیزیکی و توانبخشی دکتر زهره عشقی مراجعه کنید.
موتور نورون چیست؟
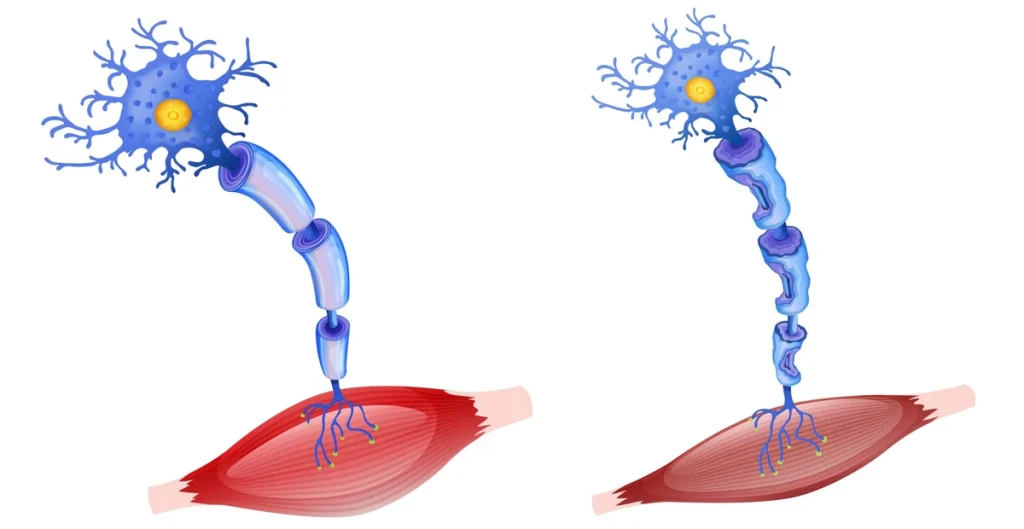
موتور نورون یا بیماری نورون حرکتی (Motor Neuron Disease با مخفف MND)، نوعی سلول عصبی است که وظیفه ارسال پیام به سرتاسر بدن را بر عهده دارد تا امکان حرکت فراهم شود. این نورونها مسئول انتقال پیامهای عصبی از مغز به عضلات هستند تا حرکات ارادی بدن انجام شود.
دو نوع موتور نورون اصلی وجود دارد:
- نورون های حرکتی فوقانی که در مغز قرار دارند و پیام ها را از آنجا به نخاع می فرستند.
- نورون های حرکتی تحتانی که در نخاع قرار دارند و پیام های ارسالی از مغز را به عضلات می فرستند.
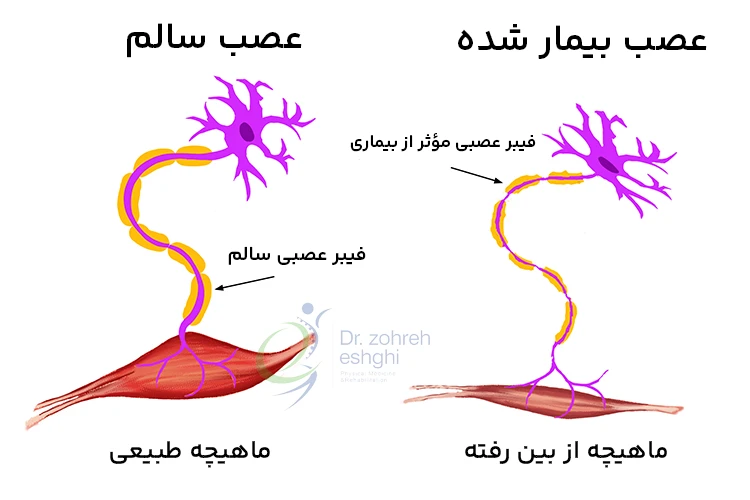
با مرگ سلول های عصبی در بیماری موتور نورون، پیام های الکتریکی نمی توانند از مغز به عضلات برسند. به مرور زمان، عضلات تحلیل می روند. این شرایط، آتروفی عضلانی نامیده می شوند.
در این وضعیت، فرد، کنترل حرکات خود را از دست میدهد و راه رفتن، حرف زدن، بلعیدن و تنفس دشوارتر می شود.
هر نوع بیماری موتور نورون، نوع متفاوتی از سلول های عصبی را درگیر کرده یا علت متفاوتی دارد. ای ال اس، شایعترین نوع این بیماری در بزرگسالان است.
علائم بیماری نورون حرکتی
علائم این بیماری با توجه به نوع و شدت آن متفاوت هستند، اما معمولاً شامل موارد زیر میشوند:
1. علائم اولیه
- ضعف عضلانی در دستها یا پاها
- افتادن مکرر یا دشواری در بلند شدن از صندلی
- گرفتگی یا اسپاسم عضلات
- کاهش توانایی انجام حرکات ظریف مانند بستن دکمهها
2. علائم پیشرفتهتر
- مشکلات گفتاری (دیستاریا)
- دشواری در بلع (دیسفاژیا)
- لاغری و تحلیل عضلات
- مشکلات تنفسی در اثر ضعف عضلات دیافراگم
- تغییرات خلقی یا مشکلات شناختی (در برخی بیماران ALS مشاهده میشود)
3. علائم ثانویه
- درد ناشی از اسپاسمهای عضلانی
- مشکلات خواب
- اضطراب یا افسردگی به دلیل محدودیتهای جسمی
انواع بیماری نورون حرکتی یا موتور نورون
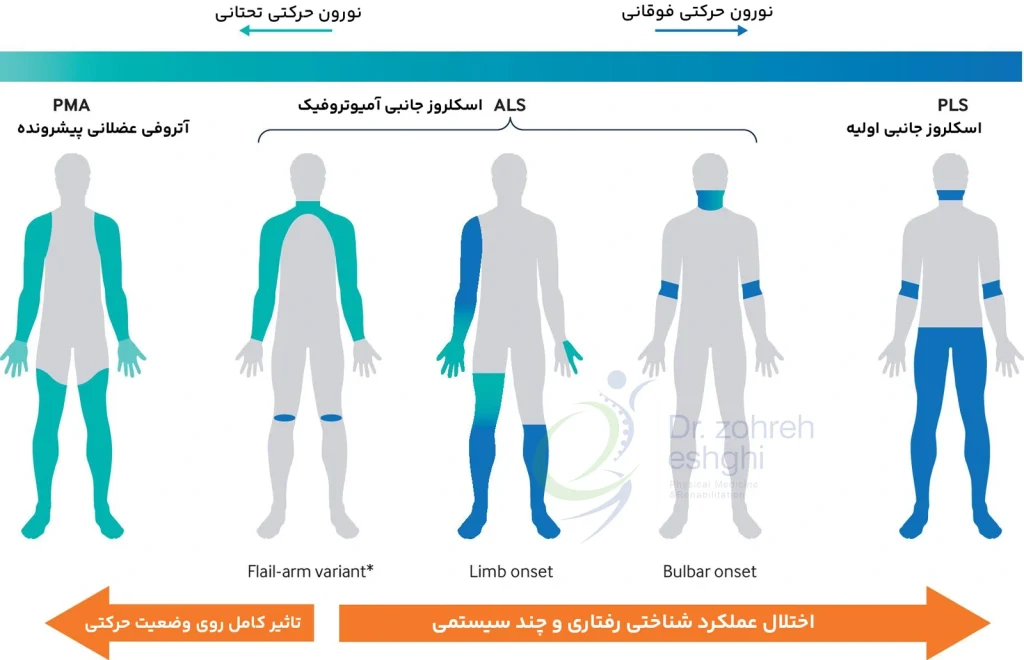
(ALS) ای ال اس (اسکلروز جانبی امیوتروفیک)
ای ال اس، نورون های حرکتی فوقانی و تحتانی را درگیر می کند. در این بیماری، فرد به تدریج کنترل عضلاتی را که به راه رفتن، حرف زدن، جویدن، بلع و تنفس کمک می کند، از دست می دهد.
به مرور زمان این عضلات، ضعیف شده و تحلیل می روند. ممکن است فرد در عضلات خود دچار سفتی و کشش ناگهانی نیز شود.
اغلب اوقات ای ال اس، به صورت پراکنده دیده می شود. به این معنی که هر کسی می تواند به آن مبتلا شود. تنها حدود 5 تا 10 درصد از موارد در ایالات متحده ارثی است.
ای ال اس معمولا بین سنین 40 تا 60 سال آغاز می شود. اغلب افراد مبتلا، پس از شروع علائم، 3 تا 5 سال عمر می کنند، اما با این وجود افرادی نیز هستند که 10 سال یا بیشتر زنده می مانند.
اسکلروز جانبی اولیه (PLS)
پی ال اس مشابه ای ال اس است اما تنها نورون های حرکتی فوقانی را درگیر می کند. این بیماری باعث ضعف و خشکی در دست ها و پاها، کندی در راه رفتن و هماهنگی و تعادل ضعیف می شود. تکلم نیز کند و نامفهوم می شود.
همانند ای ال اس، معمولا در افراد 40 تا 60 ساله آغاز می شود. عضلات به مرور زمان، خشک تر و ضعیف تر می شوند، اما برخلاف ای ال اس باعث مرگ افراد نمی شود.
فلج بولبار پیش رونده (PBP)
شکلی از ای ال است. بسیاری از افراد مبتلا به این عارضه، در نهایت گرفتار ای ال اس می شوند.
BPB، نورون های حرکتی موجود در ساقه مغز را تخریب می کند. ساقه مغز، نورون هایی دارد که به جویدن، بلعیدن. حرف زدن کمک می کند.
در BPB، فرد، کلمات نامفهومی را به کار برده و در جویدن و بلع دچار اختلال می شود. این عارضه، کنترل احساسات را نیز دشوار می کند. به طوری که امکان دارد فرد بدون این که بخواهد، بخندد یا گریه کند.
فلج سودو بولبار
این عارضه مشابه فلج بولبار است. نورون های حرکتی را درگیر می کند که توانایی حرف زدن، جویدن و بلع را کنترل می کنند. فلج سودو بولبار باعث می شود بدون کنترل، بخندد یا گریه کند.
آتروفی عضلانی پیش رونده
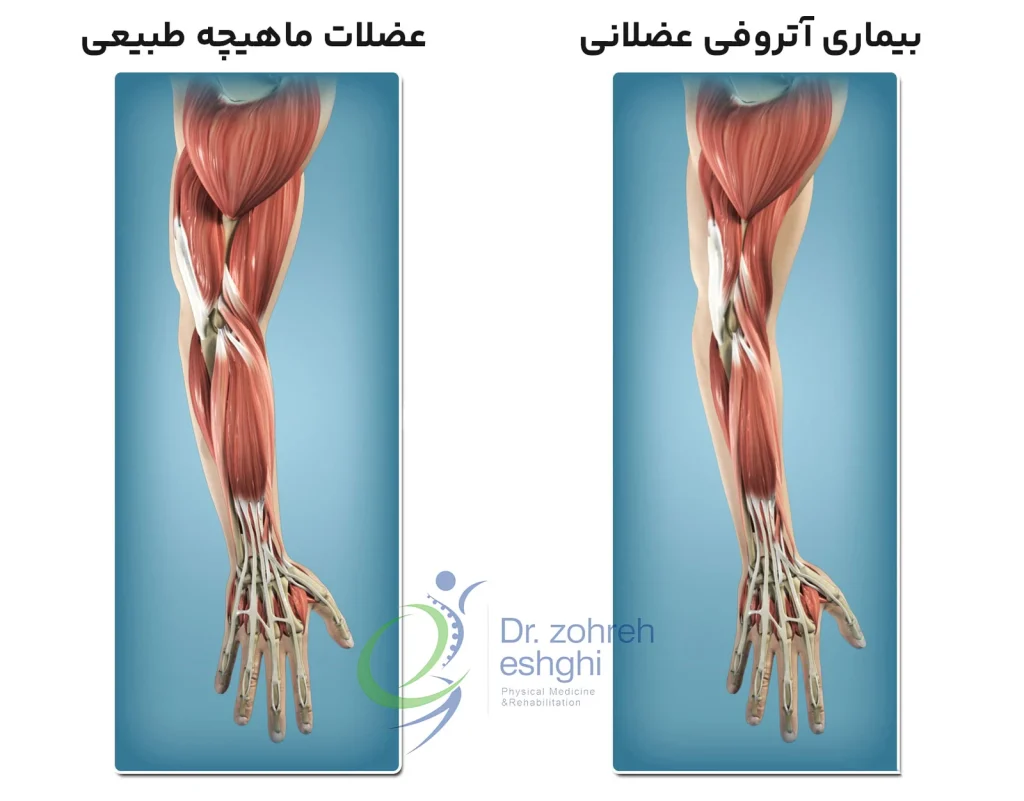
این نوع نسبت به ای ال اس یا PBP شیوع بسیار کمتری داشته می تواند موروثی یا پراکنده باشد. این بیماری به طور عمده نورون های حرکتی تحتانی را درگیر می کند.
معمولا ضعف در دست ها آغاز شده و سپس به دیگر بخش های بدن گسترش می یابد. عضلات، ضعیف شده و گاهی دچار گرفتگی می شوند. این بیماری می تواند به ای ال اس تبدیل شود.
آتروفی عضلانی نخاعی
یک عارضه موروثی است که نورون های حرکتی تحتانی را درگیر می کند. یک نقص ژنتیکی به نام SMN1 باعث تحلیل عضلانی نخاعی می شود. ای ژن، پروتئینی را می سازد که از نورون های حرکتی محافظت می کند، بدون آن، نورون ها می میرند. این عارضه باعث ضعف در پاها، دست ها و تنه می شود.
بر اساس زمان ظهور اولین علائم، آتروفی عضلانی نخاعی به انواع مختلفی تقسیم می شوند:
نوع 1. حدودا در سن 6 ماهگی آغاز می شود. کودکان مبتلا به این نوع عارضه، نمی توانند خودشان بنشینند یا سر خود را نگه دارند. حجم عضلانی ضعیف، رفلکس های ضعیف و اختلال در بلع و تنفس، از دیگر مشکلات آن ها است.
نوع 2. بین 6 تا 12 ماهگی آغاز می شود. کودک می تواند بنشیند اما قادر به ایستادن یا راه رفتن به تنهایی نیست. ممکن است اختلال تنفس نیز در آن ها دیده شود.
نوع 3. بین سنین 2 تا 17 سال آغاز می شود. نحوه راه رفتن، دویدن، ایستادن و بالا رفتن از پله ها را تحت تاثیر قرار می دهد. گاهی نیز ستون فقرات این کودکان، خمیده بوده یا عضلات و تاندون های اطراف مفاصل آن ها از حد معمول کوتاه تر است.
نوع 4. معمولا پس از 30 سالگی آغاز می شود. ضعف عضلانی، لرزش، کشش ناگهانی یا مشکلات تنفسی در افراد مبتلا دیده می شود. عمدتا عضلات موجود در قسمت فوقانی دست ها و پاها را درگیر می کند.
بیماری کندی
این بیماری نیز موروثی بوده و فقط مردها را درگیر می کند. زنان می توانند حامل ژن آن باشند اما به آن مبتلا نمی شوند. 50% احتمال این وجود دارد که زن دارای ژن بیماری کندی، آن را به فرزند پسر خود منتقل کند.
مردان مبتلا، دچار لرزش در دست ها، گرفتگی عضلانی و ضعف در صورت، دست ها و پاهای خود می شوند. گاهی اختلال در بلع و تکلم، بزرگ شدن سینه ها و کاهش تعداد اسپرم نیز در آن ها دیده می شود.
تشخیص بیماری نورون حرکتی
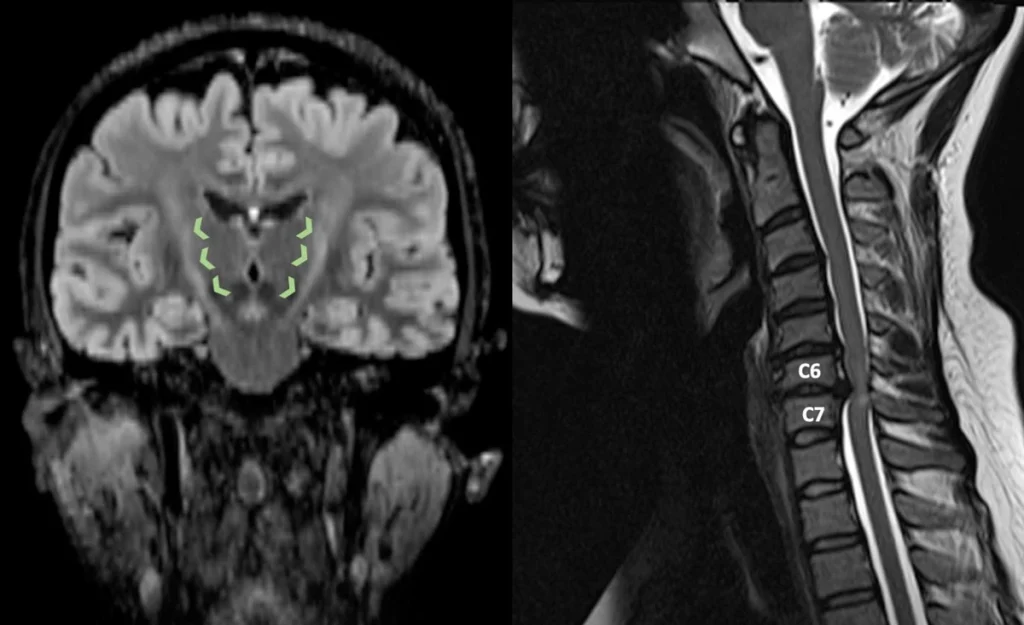
تشخیص MND بر اساس معاینه عصبی و تستهای تکمیلی انجام میشود، زیرا تست مشخص و قطعی برای آن وجود ندارد. معمولاً پزشک متخصص مراحل زیر را طی میکند:
- معاینه فیزیکی: بررسی قدرت عضلانی، رفلکسها و هماهنگی حرکتی.
- الکترومیوگرافی یا تست نوار عصب و عضله (EMG): برای بررسی فعالیت الکتریکی عضلات و تشخیص آسیب نورونها.
- تصویربرداری MRI: جهت سایر بیماریهای عصبی مانند اماس یا تومور.
- آزمایش خون: برای رد علل متابولیک یا عفونی ضعف عضلانی.
- آزمایش ژنتیک: در موارد مشکوک به نوع خانوادگی بیماری.
ادامه زندگی با بیماری موتور نورون
دورنما برای هر یک از انواع بیماری، متفاوت است. برخی خفیف تر بوده و نسبت به بقیه ارام تر پیشرفت می کند.
اگرچه هیچ درمانی برای این بیماری وجود ندارد، مصرف دارو و درمان می تواند علائم را کاهش دهد و کیفیت زندگی را بهبود بخشد.
درمان موتور نورون
هیچ درمان قطعی برای بیماری موتور نورون وجود ندارد، اما آغاز درمان می تواند به کاهش اثرات علائم بر زندگی فرد کمک کند.
دارودرمانی
- ریلوزول (Riluzole): این دارو تنها داروی تأیید شده برای ALS است و میتواند طول عمر بیمار را اندکی افزایش دهد.
- ادراوون (Edaravone): با خاصیت آنتیاکسیدانی خود ممکن است به کاهش سرعت پیشرفت علائم کمک کند.
- داروهای ضداسپاسم: مانند باکلوفن یا تیزانیدین برای کنترل گرفتگی عضلات.
- داروهای ضدافسردگی: برای مدیریت اختلالات خلقی.
سایر درمانها میتوانند شامل موارد زیر باشند:
- کاردرمانی
- فیزیوتراپی و تمرینات تخصصی برای حفظ استحکام و کاهش سفتی
- توصیه های متخصص تغذیه در مورد رژیم غذایی و حمایت تغذیهای
- حمایت عاطفی
- گفتاردرمانی برای بیماران دچار مشکلات گفتار و بلع
- اگر بتوانید به یک پزشک طب اسلامی باتجربه، اثبات شده و با توان علمی بالا مراجعه کنید میتواند به کندی فرآیند بیماری و یا به سلامت وضعیت فیزیکی شما کمک کند
بیشتر بخوانید : نوروپاتی محیطی چیست؟
نحوه پیشرفت بیماری موتور نورون
بیماری موتور نورون به مرور زمان به تدریج تشدید می شود. راه رفتن، بلعیدن تنفس به طور فزاینده ای سخت تر میشود و امکان دارد به درمان هایی مانند لوله تغذیه یا ماسک تنفسی نیاز شود.
این عارضه در نهایت منجر به مرگ می شود؛ اما مدت زمانی که لازم است تا فرد به این مرحله برسد، بسیار متفاوت است.
افراد معدودی سال های طولانی یا حتی دهه ها با وجود ابتلا به این بیماری زنده می مانند. برخی افراد ترجیح می دهند از اینکه چه مدت قرار است زنده بمانند، مطلع نشوند. برای کسب اطلاعات بیشتر بایستی با یک پزشک متخصص مشورت کنید.
شناخت علائم اولیه، تشخیص زودهنگام، استفاده از داروها و روشهای توانبخشی میتواند نقش مهمی در کنترل بیماری و بهبود کیفیت زندگی بیمار داشته باشد. اگرچه درمان قطعی وجود ندارد، اما تحقیقات نوین امیدهای تازهای برای آینده ایجاد کرده است.
دکتر زهره عشقی میتواند به شما در خصوص مشکلات اسکلتی، عضلانی و مفاصل ناشی از هر یک از انواع بیماریهای موتور نورون در شیراز کمک کند. با ما تماس بگیرید.
تنها حدود 5 تا 10 درصد موارد MND زمینه ژنتیکی دارند. در اکثر بیماران علت بروز بیماری بهطور دقیق مشخص نیست و ترکیبی از عوامل ژنتیکی و محیطی دخیل است.
در حال حاضر روش پیشگیری قطعی برای MND وجود ندارد، زیرا علت اصلی بیماری ناشناخته است. با این حال، سبک زندگی سالم، ورزش منظم و کاهش تماس با مواد شیمیایی سمی میتواند در کاهش عوامل خطر نقش داشته باشد.
میانگین طول عمر در ALS (شایعترین نوع MND) بین 3 تا 5 سال پس از تشخیص است، اما بعضی بیماران با مراقبتهای پزشکی و حمایت مناسب میتوانند بیش از 10 سال زندگی کنند.